Le malattie reumatiche
Le malattie reumatiche comprendono malattie degenerative (come l’artrosi), malattie infiammatorie (come le artriti) e malattie legate al metabolismo (come la gotta).
Dell’artrosi abbiamo detto in un recente articolo, qui parliamo dell’artrite reumatoide come esempio di malattia articolare infiammatoria e della gotta come esempio di malattia articolare legata al metabolismo.
L’artrite reumatoide tra le malattie reumatiche è la più severa, sia in termini di danno articolare, sia di danno extra-articolare; infatti può interessare anche il cuore, i polmoni, i reni, l’occhio ecc. Colpisce 3-4 volte più la donna dell’uomo nella fascia di età fra i 40 e i 60 anni, ma può comparire anche in età giovanile.
Fasi della malattia
In questa malattia il sistema immunitario, che di norma dovrebbe difendere l’organismo dalle aggressioni esterne, attacca le strutture del proprio organismo, in quanto le riconosce come estranee (quello che in gergo militare chiameremmo “fuoco amico”). Il perché succeda questo non è noto, si sa che c’è una predisposizione familiare e sembra che il sovrappeso ed il fumo di sigaretta possano favorire questa artrite.
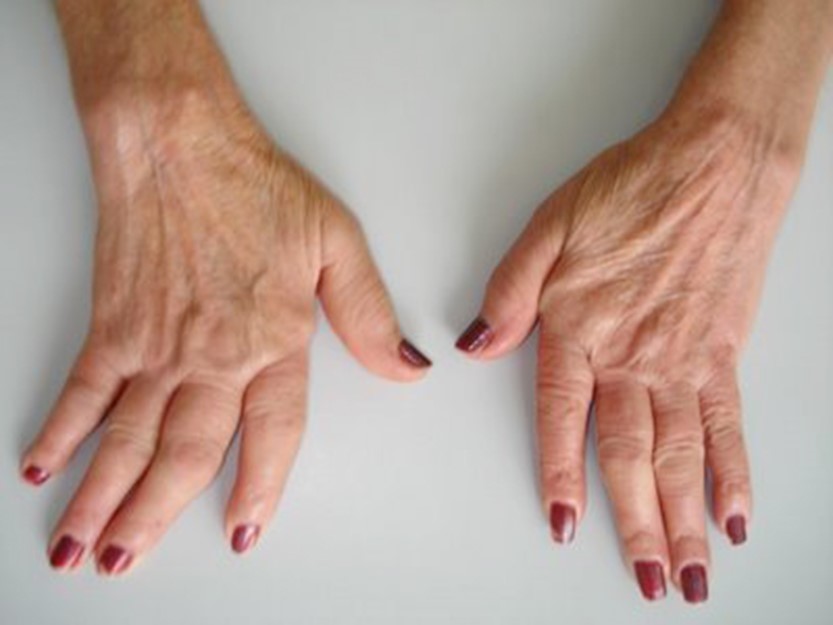
L’attacco del sistema immunitario si traduce in un quadro di infiammazione che a livello articolare causerà dolore, gonfiore, rigidità al movimento, rigidità più intensa al risveglio ma che dura ore o tutta la giornata. Col progredire della malattia si va incontro a perdita di funzionalità articolare ed alla comparsa di deformità articolari.
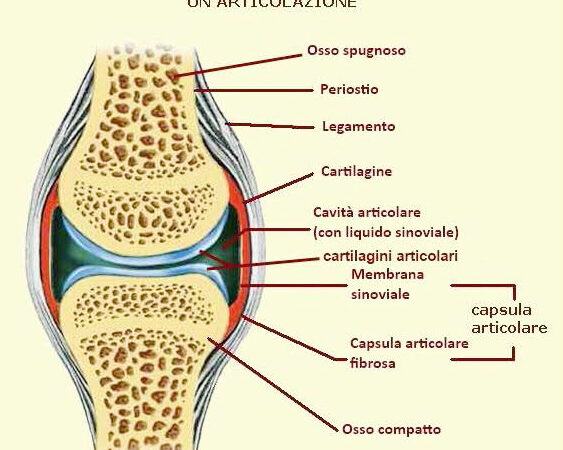
Le articolazioni sono coinvolte in modo bilaterale e simmetrico: tipicamente a partire dalle piccole articolazioni delle mani e dei piedi estendendosi poi alle grandi articolazioni. La colonna vertebrale non è particolarmente coinvolta.
Si possono avere anche sintomi extra-articolari, come febbre, perdita di peso, noduli ed arrossamenti della pelle.
Gli esami del sangue sono alterati: in particolare sono innalzati i valori (VES e PCR) che esprimono i segni di una infiammazione. Inoltre possiamo trovare un insieme di molecole (ReumaTest, Anticorpi anti Citrullina, Autoanticorpi) che esprimono l’attivazione del sistema immunitario (attivazione, non contro agenti estranei ma contro strutture del nostro organismo).
Dal punto di vista strumentale risulta molto utile, specie nelle prime fasi, l’ecografia che permette di evidenziare l’infiammazione a livello articolare.
L’obiettivo cardine della terapia dell’artrite reumatoide non è rappresentato semplicemente dal controllo dei sintomi, bensì deve tenere anche e soprattutto in considerazione la riduzione della progressione patologica, al fine di evitare il danno a carico della articolazioni.
Ad oggi, purtroppo, non esiste alcuna cura farmacologica universalmente riconosciuta come efficace per trattare definitivamente l’artrite reumatoide.
FANS sono gli stessi usati nella terapia dell’artrosi.
Cortisonici riducono l’infiammazione e gli altri sintomi più rapidamente e in misura maggiore rispetto ai FANS. Ma il loro effetto, spesso col tempo, si riduce ed inoltre hanno molti effetti collaterali (aumento del peso, diabete, glaucoma, ipertensione e gonfiore al viso).
DMARDs (dall’inglese disease-modifying antirheumatic drugs). Questi farmaci, attraverso un’azione sul sistema immnitario, bloccano la degenerazione della cartilagine articolare provocata dalla malattia (idrossiclorchina, clorochina e metotrexato sono alcuni nomi che abbiamo sentito nei mesi scorsi in quanto ritenuti attivi contro la malttia causata dal Coronavirus ; anche nel COVID 19 c’e infatti una abnorme attivazione del sistema imunitario) .
Farmaci Biologici: agiscono in maniera specifica su alcune molecole prodotte da cellule del sistema immunitario e che determinano l’infiammazione e il danno articolare e degli organi eventualmente coinvolti. Il loro impiego è riservato ai malati di Artrite Reumatoide nei quali le terapia di cui sopra hanno fallito. Uno di questi è il Tocilizumab, un anticorpo monoclonale (anche questo nella lista dei farmaci anti COVID 19).
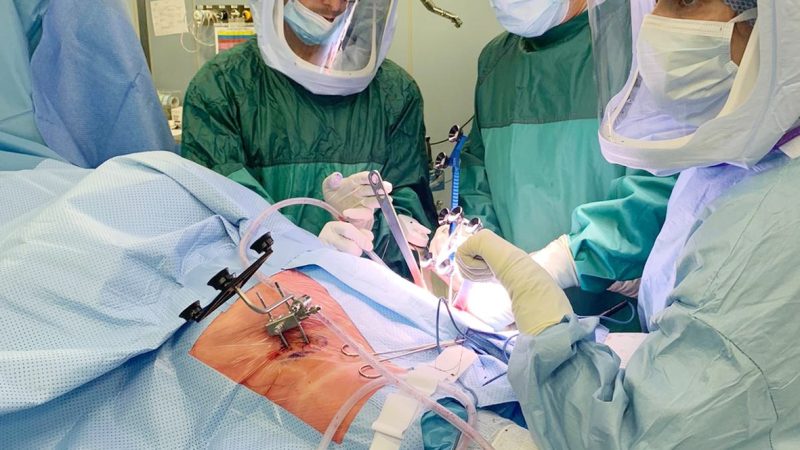
Nei casi più gravi, la chirurgia può costituire l’ultima opzione terapeutica, nel tentativo disperato di correggere il danno articolare; alcuni pazienti affetti da artrite reumatoide grave necessitano di protesi articolari.
La gotta rientra in un gruppo di malattie che sono accumunate da una aumentata concentrazione nel sangue di acido urico. Acido urico: da amico a nemico! L’acido urico è il tipico esempio di come un fattore nato per proteggere la nostra specie si è trasformato, per il nostro stile di vita, in un fattore di rischio. Esso rappresenta nell’uomo e nei primati il prodotto finale della distruzione di alcune molecole (purine) presenti dentro le nostre cellule e costituenti il DNA e l’RNA. I vantaggi che 10-20 milioni di anni fa l’acido urico determinava nei nostri progenitori erano legati all’aumento della pressione arteriosa, allora bassa per una dieta pressoché priva di sale. Ciò ha permesso la stazione eretta. L’acido urico ha inoltre un potente effetto antiossidante sostituendo la vitamina C, che l’organismo umano non riesce a produrre.
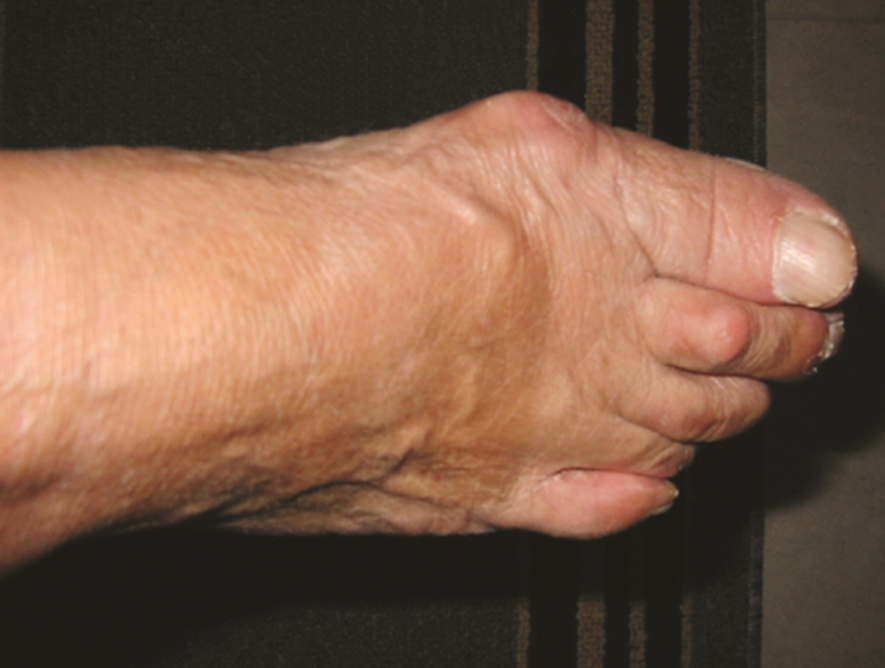
Oggi, essendo radicalmente cambiato lo stile di vita, abbiamo invece i problemi e le malattie legate all’iperuricemia. La più nota è la Gotta: una artrite acuta, che spesso esordisce nella notte, colpisce specie i maschi e interessa tipicamente le articolazioni del piede. Quella che colpisce l’alluce è la più caratteristica.
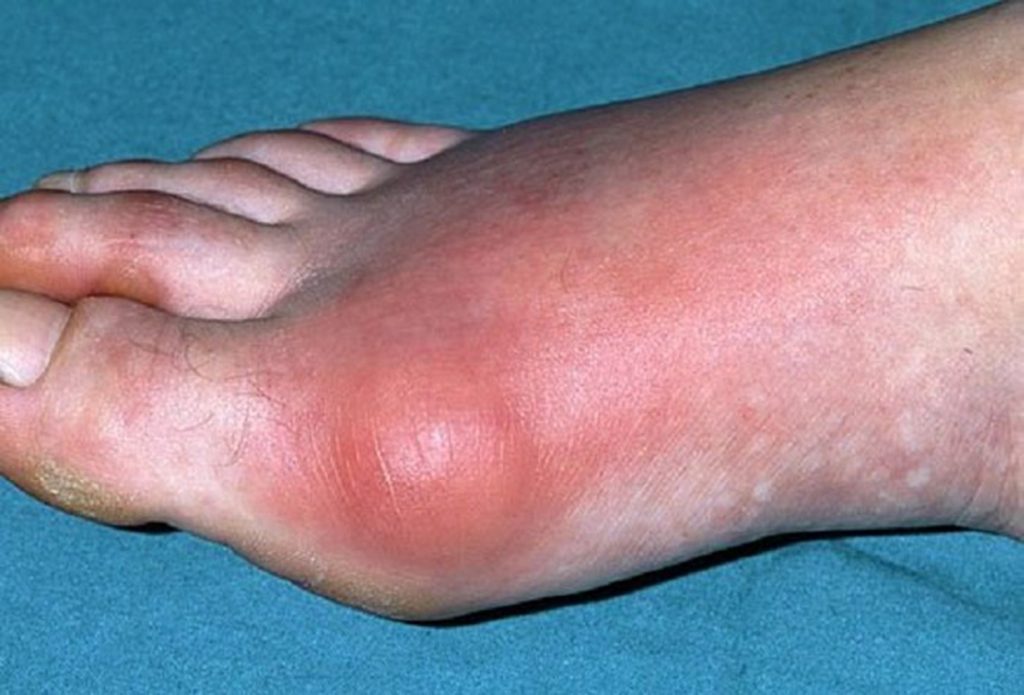
Ma l’aumento dell’acido urico causa altre malattie come la Calcolosi renale (da cristalli di acido urico) o malattie dei reni che possono portare ad insufficienza renale (fino al bisogno di dialisi).
Inoltre è un fattore di rischio (assieme al diabete, all’ipertenìnsione ed all’ ipercolestrolemia) per malattie delle coronarie: l’ìperuricemia è anche chiamata “il nemico silenzioso del cuore”.
Cosa fare per prevenire i disturbi legati all’iperuricemia?
Evitare alimenti e bevande che contengono i precursori dell’acido urico (purine). Gli alimenti più ricchi di purine sono: fegato, rognone, cervello estratto di carne, selvaggina; tra i pesci le acciughe le sardine l’aringa, gli sgombri e le cozze. Tra le bevande la birra e bevande contenenti dolcificanti come il fruttosio. Evitare alcol e grassi perchè impediscono l’eliminazione con le urine dell’acido urico.
Controllare l’eventuale sovrappeso e praticare attività fisica sono fondamentali nel curare e prevenire l’iperuricemia.
Se nonostante la dieta l’acido urico permane elevato, abbiamo a disposizione delle sostanze farmacologiche che aiutano a correggere l’iperuricemia che non dovrebbe superare i 7 mg per dl nell’uomo e i 6.5 mg per dl nella donna.